Wächterin des Gehirns: die Blut-/Hirnschranke Understand article
Das Verständnis für die einzigartige Schutzbarriere des Gehirns könnte vielversprechende Behandlungsmöglichkeiten für Erkrankungen wie die multiple Sklerose oder die Alzheimerkrankheit eröffnen.
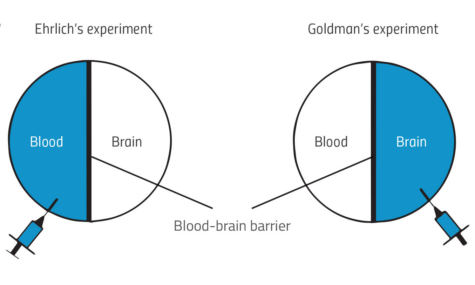
Als der deutsche Wissenschaftler Paul Ehrlich vor mehr als 130 Jahren einen Farbstoff in die Blutbahn von Mäusen injizierte, entdeckte er ein ungewöhnliches Phänomen: Der Farbstoff verteilte sich langsam im Gewebe und färbte fast alle Organe – bis auf eines, das Gehirn. Obwohl Ehrlichs Farbstoffversuche letzten Endes in der Entdeckung des ersten Chemotherapeutikums gegen die Syphilis gipfelten, und ihm auch den Nobelpreis einbrachten, verblüffte ihn dieses Ergebnis. Seine Annahme war, dass das Gehirn nicht eingefärbt worden ist, weil es weniger Farbstoff aufnehmen konnte.
Tatiana Shepeleva/Shutterstock.com
Als einer seiner Studenten, Edwin Goldman, den Farbstoff stattdessen direkt in das Gehirn injizierte, kam er der Erklärung schon näher. Es ist nämlich das genaue Gegenteil eingetreten: Nur das Gehirn war eingefärbt, und die anderen Organe blieben ungefärbt (siehe Abb.1). Das war der erste Hinweis auf die Existenz einer Blut-/Hirnschranke, die das im Zentralnervensystem (ZNS; d.h. Gehirn und Rückenmark) zirkulierende Blut abtrennt. Erst mit der Einführung der Elektronenmikroskopie in den 1960er-Jahren konnte diese Barriere genau lokalisiert und die Ultrastruktur der dicht vernetzten, dafür verantwortlichen Zellen sichtbar gemacht werden.
Yun Jiang
Was versteht man unter der Blut-/Hirnschranke?
Unser Verständnis für das Gehirn – das zweifellos wichtigste und empfindlichste Organ des menschlichen Körpers – ist bei weitem nicht komplett. Aber unser Wissen über die Blut-/Hirnschranke hat sich seit Ehrlichs Zeiten trotzdem deutlich verbessert.
Endothelzellen kleiden das Innere der Blut- und Lymphgefäße unseres gesamten Körpers aus. Endothelzellen sind z.B. für die Kontrolle des Stoffaustausches zwischen zirkulierendem Blut und dem umliegenden Gewebe verantwortlich.Das Gehirn benötigt allerdings eine ganz besondere Versorgung und einen ganz besonderen Schutz, da viele Stoffe, die für andere Organe harmlos sind, für das ZNS toxisch sein können. So können einige Proteine des Blutplasmas, wie z.b. Albumin oder Immunglobuline (Antikörper) Entzündungen des Nervensystems hervorrufen.
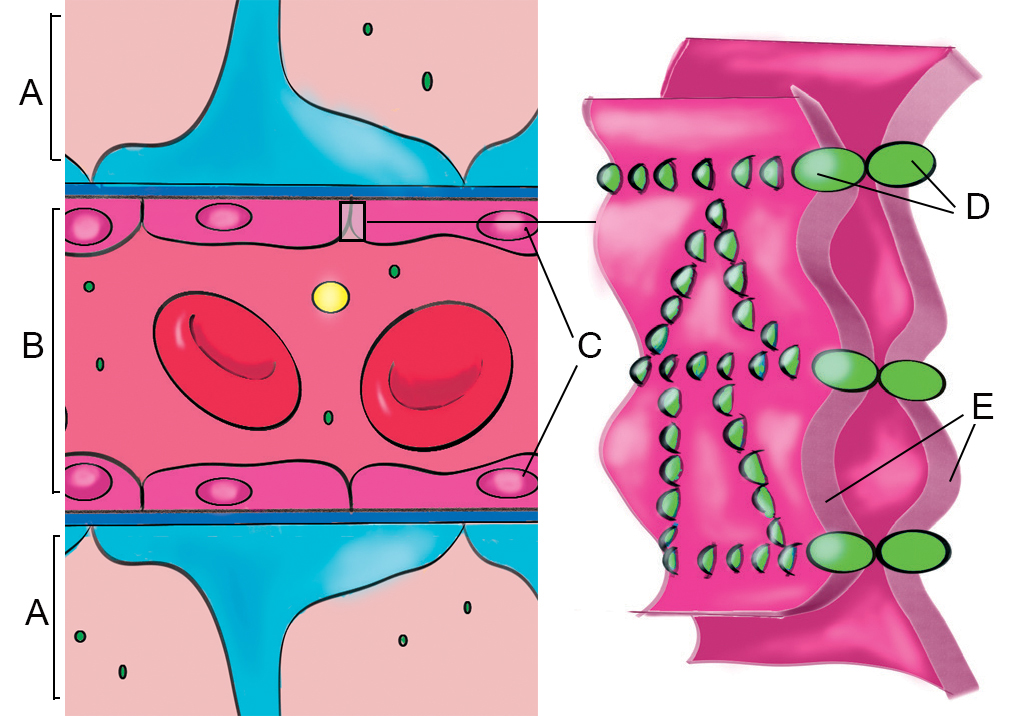
Um diese Stoffe abzufangen, bevor sie das Gehirn erreichen, bilden spezialisierte Endothelzellen eine Barriere, die die Bewegung von Stoffen aus dem zirkulierenden Blut in die extrazelluläre Flüssigkeit des Gehirns einschränkt. Der Hauptunterschied zwischen diesen Zellen und normalen Endothelzellen ist die Art und Weise, wie sie miteinander verbunden sind.
Tight Junctions
Ein Set von unterschiedlichen Verbindungen, die als Tight Junctions (Schlussleisten; wörtlich übersetzt: dichte Verbindungen) bezeichnet werden, überbrücken den Raum zwischen benachbarten Endothelzellen des Gehirns. Diese Tight Junctions werden aus Proteinen gebildet, die mit dem Zellskelett, einem Netzwerk aus Fasern, das an der Formgebung der Zellen mitwirkt, verbunden sind. Die Proteine der Tight Junctions benachbarter Zellen interagieren an der Außenseite der Zelle miteinander. Die Tight-Junctions verbinden zwei Zellen wie ein doppelseitiges Klebeband, und verhindern dadurch, dass der Großteil der Moleküle von einer Zelle zur anderen übertreten kann (siehe Abb. 2).
Yun Jiang
Nur einige kleine Moleküle (Wasser; einige Gase wie Sauerstoff und Kohlendioxid) and fettlösliche Stoffe (z.B. kurze Fettsäuren) können diese Barriere passiv überwinden. Andere ausgewählte Moleküle, wie die Glucose, müssen mithilfe spezialisierter, in die Zellmembran eingebetteter Proteine, transportiert werden. Dadurch kann eine Mikroumgebung aufrechterhalten werden, die es dem Nervensystem einerseits ermöglicht optimal zu funktionieren, andererseits das ZNS vor gefährlichen Stoffen schützt.
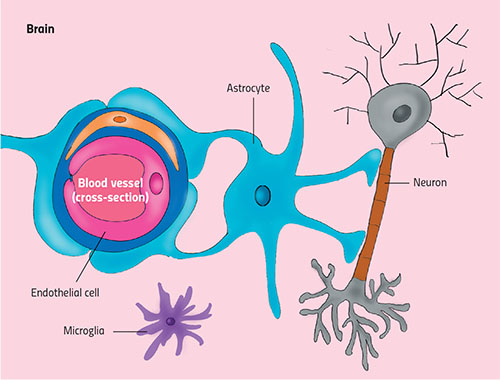
Neben der dichten Endothelschicht wird die Funktion der Blut-/Hirnschranke von Neuronen und anderen spezialisiertn nicht-neuronale Zellen (wie z.B. Astrozyten und Mikroglia) gesteuert (siehe Abb.3). Gemeinsam mit den Endothelzellen bilden sie eine dynamische Struktur, die auch als neurovaskuläre Einheit (NVU für „neurovascular unit“) bezeichnet wird.
Yun Jiang
Die Blut-/Hirnschranke und neurologische Erkrankungen
Verschiedene Erkrankungen, wie z.B. Infektionen und Verletzungen, können die Funktion von Tight Junctions und der NVU beeinträchtigen, indem sie die dicht verwobene Struktur der Blut-/Hirnschranke beschädigen. Dabei geht die Kontrolle des Flusses von Ionen und Molekülen verloren und wird unberechenbar. Toxine, pathogene Organismen oder Zellen des Immunsystems können in das Gehirn einwandern und Entzündungsreaktionen im Gehirn auslösen. Daraufhin schütten die Zellen Cytokine aus, Stoffe, die bei Entzündungsreaktionen oder anderen Aktivitäten des Immunssystems freigesetzt werden. Dadurch werden Neuronen geschädigt und zerstört, und neurologische Erkrankungen können entstehen.
Eine dieser Erkrankungen ist die multiple Sklerose (MS), eine Autoimmunerkrankung, bei der das Immunsystem das ZNS attackiert. Die Patienten und Patientinnen leiden unter tauben Armen und Beinen, Fehlempfindungen vergleichbar mit elektrischen Schlägen, und sie haben auch Probleme beim Sehen. Obwohl die Entstehung der MS ein komplexer Vorgang ist, kann angenommen werden, dass Veränderungen der Blut-/Hirnschranke eine wichtige Rolle bei der Krankheitsentstehung spielen. Die Wissenschaftler/innen glauben, dass Entzündungsprozesse zu Erkrankungsbeginn an der Erhöhung der Durchlässigkeit der Blut-/Hirnschranke beteiligt sind und Immunzellen dadurch in das Gehirn einwandern können. Dadurch werden Entzündungsreaktionen im Gehirn herovrgerufen, die zu einer weiteren Zerstörung der Barriere führen können und die Neuronen weiter schädigen können.
Therapien der Zukunft
Viele Studien zeigen einen Zusammenhang zwischen der Zerstörung der Blut-/Hirnschranke und anderen neurologischen Erkrankungen, darunter Schlaganfällen, Epilepsie, der Alzheimer- und der Parkinson-Erkrankung. In der Wissenschaft wird daher vermutet, dass die Reparatur der Blut-/Hirnschranke eine gute Behandlungsstrategie für neurologische Erkrankungen darstellen könnte.
Ein Beispiel für eine derartige Behandlung ist die Verwendung eines bestimmten Steroidhormons, eines Glucocorticoids, das unerwünschte Entzündungsreaktionen eindämmen kann und dadurch vermutlich die Ausbildung von Tight Junctions mitbeeinflusst. So konnte gezeigt werden, dass Glucocorticoide die Blut-/Hirnschranke sowohl bei MS-Patienten/innen als auch bei vergleichbaren Maus-Modellen wiederherstellen konnten (Salvador et al., 2014). Allerdings eignet sich dieses Hormon wegen seiner Nebenwirkungen nicht für eine Langezeitbehandlung. So können infolge der Behandlung Gemütsveränderungen, Störungen des Magen-/Darmtrakts und ein hoher Blutzuckerspiegel auftreten (Ciriaco et al., 2013; Liu et al., 2013).
Außerdem werden weitere mögliche Therapiearten getestet. So kann die Transplantation von Vorläuferzellen die Ausbildung neuer Endothelzellen ermöglichen, wodurch z.B. die Wiederherstellung der Blut-/Hirnschranke nach einem Schlaganfall gefördert werden könnte (Kaneko et al., 2012). Mit weiteren Studien zum tieferen Verständnis der Schädigung und der Reparatur der Blut-/Hirnschranke könnte es gelingen, zusätzliche Behandlungsmöglichkeiten für verwandte neurologische Erkrankungen zu entwickeln.
References
- Ciriaco M et al. (2013) Corticosteroid-related central nervous system side effects. Journal of Pharmacology and Pharmacotherapeutics 4(S1): S94-S98. doi: 10.4103/0976-500X.120975
- Kaneko Y et al. (2012) Cell therapy for stroke: emphasis on optimizing safety and efficacy profile of endothelial progenitor cells. Current Pharmaceutical Design 18(25): 3731-3734. doi: 10.2174/138161212802002733
- Liu D et al. (2013) A practical guide to the monitoring and management of the complications of systemic corticosteroid therapy. Allergy, Asthma & Clinical Immunology 9(1): 30. doi: 10.1186/1710-1492-9-30
- Salvador E, Shityakov S, Förster C (2014) Glucocorticoids and endothelial cell barrier function. Cell and Tissue Research 355(3): 597-605. doi: 10.1007/s00441-013-1762-z
Resources
- Eine Einführung zur Blut-/Hirnschranke von Kindern findet man auf der Webseite der Universität Washington (University of Washington).
- Weitere Einblicke in die Blut-/Hirnschranke und in die neurovaskuläre Einheit können durch folgende YouTube-Videos gewonnen werden: ‘Blood Brain Barrier‘, und ‘2-Minute Neuroscience: Blood-Brain Barrier‘.
Review
In diesem Artikel werden eine mehr als 100 Jahre zurückliegende Entdeckung über die Verteilung eines Farbstoffs und die daraus gezogenen Schlussfolgerungen elegant beschrieben, dass es nämliche eine physikalische Barriere gibt, die das Gehirn schützt. Der Artikel motiviert, indem er den Leser/die Leserin anregt, über die anatomisch und funktionell einmalige Struktur der Blut-/Hirnschranke nachzudenken.
Der Zusammenhang zwischen der Beeinträchtigung der Blut-/Hirnschranke und neurologischen Erkrankungen ist wichtig, weil er Fortschritte in der Behandlung von Erkrankungen des Zentralnervensystems ermöglichen könnte. Der Fokus auf die Multiple Sklerose erscheint sinnvoll, weil es sich dabei um die häufigste neurologische Erkrankung junger Menschen handelt.
Der Artikel eignet sich zur Aneignung von Hintergrundwissen und zum Verständniserwerb für die Materie. Er kann auch für Diskussionen, z.B. über die Verwendung von Stammzellen zur Reparatur der Blut-/Hirnschranke genutzt werden. Er könnte sich auch als Ausgangspunkt für die anschließende Vertiefung des Themas verwendet werden.
Mögliche Fragestellungen zu diesem Artikel:
- Welche Spezialisierungen ermöglichen es Epithelzellen, Tight Junctions auszubilden?
- Wie werden Moleküle über die Blut-/Hirnschranke transportiert?
- Nenne Einflussfaktoren, die die normale Funktion der Blut-/Hirnschranke beeinträchtigen können.
- Ist die Bezeichnung Blut-/Hirnschranke passend, wenn man die dynamische Struktur bedenkt, die Molekülen den Durchtritt erlaubt?
Dr. Mary Brenan, Biologielehrerin, Concord College, Großbritannien





