En los ensayos clínicos, la estadística no lo es todo Understand article
En la prisa por encontrar tratamientos para la COVID-19, un ensayo clínico mal planteado dictó el tratamiento de pacientes en todo el mundo. ¿Qué fue lo que salió mal?
¿Por qué necesitamos ensayos clínicos?
Cuando los hospitales empezaron a recibir pacientes con COVID-19, no había un procedimiento escrito que los médicos pudieran seguir. Se trataba de una enfermedad nueva sin tratamiento eficaz conocido. Y en desarrollar un medicamento nuevo se tardan años, así que el personal sanitario tuvo que echar mano de lo que hubiera disponible.
Así, se utilizaron respiradores para aliviar a los pacientes con baja saturación de oxígeno, corticoesteroides para evitar una sobreactuación del sistema inmunitario y un antimalárico, la hidroxicloroquina, con la esperanza de que ayudara a eliminar la infección.
Ben Mills, Public Domain
Con un solo paciente, es imposible decir si un tratamiento nuevo tiene algún efecto. Tal vez esa persona hubiera mejorado espontáneamente, o el tratamiento provocó efectos secundarios que agravaron su situación: sin tener con qué comparar, no podemos saberlo.
Todo tratamiento nuevo debe someterse a un ensayo clínico para saber si es eficaz o no. Eso implica administrar a un grupo de pacientes el tratamiento y a otro grupo de pacientes similar un placebo (un tratamiento simulado, sin ningún efecto) o la atención médica habitual.
En marzo de 2020, los resultados de un pequeño ensayo clínico de la hidroxicloroquina dieron a entender que podría curar todos los casos de COVID-19 cuando se combinaba con el antibiótico azitromicina.[1] Eso generó un enorme interés público por el fármaco e hizo que servicios sanitarios de todo el mundo se lanzaran a comprarlo y utilizarlo para tratar a sus pacientes.
Pese a atraer la atención de los medios de comunicación y prominentes figuras públicas, el ensayo recibió enseguida críticas de la comunidad científica por cómo se había realizado y analizado. Estudios de mayor tamaño concluyeron en meses posteriores que la hidroxicloroquina no solo era ineficaz frente a la COVID-19 sino que tenía efectos secundarios graves.[2]
Diseño de un ensayo clínico
Parámetros estadísticos y tamaño de muestra
Al analizar resultados científicos, tenemos que partir de la hipótesis nula como suposición por defecto. En este caso, la hipótesis nula sería que el tratamiento no influye en la recuperación de los pacientes.
Sabemos que hay personas que mejoran sin tratamiento, por lo que es importante conocer la probabilidad de obtener resultados positivos aun cuando el tratamiento no tenga ningún efecto. Ese es un parámetro estadístico de uso habitual en ciencia que se conoce como el valor p. Un valor p inferior a 0,05 significa que, si la hipótesis nula es verdadera, la probabilidad de obtener resultados de esa o mayor magnitud por casualidad no llega al 5 %.
Este valor de 0,05 es el que se suele utilizar como umbral para decir si un resultado es estadísticamente significativo. Los resultados del ensayo de la hidroxicloroquina cumplían ese nivel de significación estadística, por lo que se consideraron positivos.
Pero un valor p inferior a 0,05 no significa necesariamente que la hipótesis nula sea falsa.
El 100 % de eficacia obtenido en el ensayo, y que saltó a los titulares, se basaba en seis pacientes tratados con hidroxicloroquina y azitromicina. Y el tamaño de muestra del estudio es un factor muy importante para entender la probabilidad de que un resultado sea fruto de la casualidad.
En cualquier estudio habrá diferencias aleatorias entre los pacientes, diferencias que influirán en cómo responden al tratamiento en el transcurso del tiempo. En un grupo de pacientes reducido, hay un mayor riesgo de que esas diferencias aleatorias sean suficientes para afectar a los resultados.
Imaginemos que se hace un pequeño estudio destinado a ver si las mujeres son en promedio más altas que los hombres, para lo cual se seleccionan y se miden cuatro hombres y cuatro mujeres.
| Mujeres | Hombres | |
|---|---|---|
| Estatura (cm) | 176
178 180 182 |
172
176 174 178 |
| Media aritmética (cm) | 179 | 175 |
Las mujeres de nuestro estudio son, en promedio, 4 cm más altas que los hombres. Esa diferencia sería suficiente para obtener un valor p de 0,035, que es estadísticamente significativo, pero todos sabemos que las mujeres no son en promedio más altas que los hombres. Al seleccionar un grupo reducido, hemos configurado por casualidad una muestra que no es representativa de la población general.
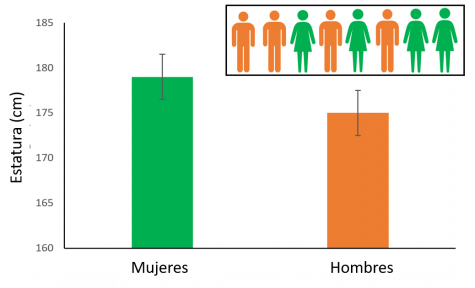
Imagen cortesía de Ian Le Guillou
Aun con grupos de mayor tamaño, el valor p por sí solo no basta. Para poder interpretar un resultado, los investigadores deben tener en cuenta las circunstancias del estudio. ¿Cuántas muestras diferentes se midieron antes de obtener un resultado positivo? ¿Pertenecían las mujeres seleccionadas a un equipo de baloncesto? ¿Había alguna diferencia de edad entre los grupos? ¿Se decidió de antemano medir solo cuatro personas por grupo?
Las respuestas a todas estas preguntas influyen en la interpretación de los resultados. Es por eso que hay que diseñar los ensayos clínicos con mucho cuidado, para no introducir sesgos en las conclusiones.
¿Qué salió mal entonces con la hidroxicloroquina?
Los ensayos clínicos son estudios muy complejos, que solo amplios equipos de expertos pueden llevar a cabo con éxito. En cualquier caso, hay algunos principios básicos que se suelen aplicar para asegurar la obtención de resultados fiables:
Principales características de un ensayo clínico bien diseñado
- Un grupo de referencia: la mitad de los pacientes reciben el tratamiento habitual en ese momento o un placebo, mientras que la otra mitad reciben el tratamiento nuevo. Ambos grupos deben ser lo más similares posible para evitar que otros factores puedan afectar a los resultados.
- Aleatorización: los pacientes deben ser asignados de manera aleatoria bien al grupo de referencia o al grupo de tratamiento. Se evita así cualquier sesgo derivado de que sean los pacientes o sus médicos los que decidan quién va a estar en cada grupo.
- Principio de intención de tratar: el análisis de los resultados debe basarse en los grupos a los que se asignó a cada paciente, con independencia de si se completó o no el tratamiento. Eso ayuda a evitar sesgos si algún paciente abandona el tratamiento por empeorar tras recibirlo.
- Enmascaramiento: siempre que sea posible, ni los pacientes ni los médicos que los tratan deben saber si están recibiendo el tratamiento objeto del ensayo o el tratamiento habitual o placebo. Se reducen así las influencias derivadas de sus expectativas (el efecto placebo) y los sesgos experimentales.
- Suficiente potencia estadística: los grupos del estudio deben ser lo bastante amplios como para reducir al mínimo la probabilidad de que efectos aparentemente significativos sean fruto de la casualidad.
El ensayo de la hidroxicloroquina no cumplía ninguno de estos criterios. El grupo de referencia incluía pacientes tratados en distintos hospitales, con pruebas de detección de la COVID-19 diferentes. Los pacientes no fueron aleatorizados, sino que ellos mismos decidían si querían o no recibir la hidroxicloroquina y los médicos a quién administrar además azitromicina. Del análisis de los resultados se excluyó a los pacientes que no completaron seis días de tratamiento, incluidos los fallecidos o trasladados a unidades de cuidados intensivos.
Con todas esas deficiencias en torno al ensayo, sus resultados deberían tener poco peso aun cuando los parámetros estadísticos sugieran que son significativos. De hecho, muchos científicos expresaron sus dudas al respecto. Pero la presión política, y posiblemente la desesperación por contar con un tratamiento eficaz, hizo que muchos depositaran sus esperanzas en la hidroxicloroquina.
Consecuencias
El efecto dominó iniciado por el ensayo tuvo consecuencias importantes. Médicos de todo el mundo administraron a los pacientes con COVID-19 un fármaco que no les proporcionaba ningún beneficio y que puede tener efectos secundarios graves en la vista o el corazón. Los sistemas sanitarios gastaron en aprovisionarse de hidroxicloroquina un dinero que hubiera estado mejor empleado en la adquisición de respiradores o de equipos de protección para el personal. Y el auge en la demanda del fármaco ocasionó problemas de disponibilidad para tratar enfermedades graves como el lupus y la artritis reumatoide.
Por si todo eso fuera poco, la creencia equivocada de que los resultados del ensayo inicial, mal planteado, eran excepcionales hizo que se iniciaran cientos de ensayos de la hidroxicloroquina en todo el mundo. Así, al centrarse la atención en la hidroxicloroquina, se retrasó la investigación de otros tratamientos para la COVID-19.
Leaflet |Colaboradores de © OpenStreetMap © CARTO
Hizo falta contar con ensayos adicionales, bien diseñados, para concluir que la hidroxicloroquina no es en realidad eficaz contra la COVID-19. Y aunque sin duda los resultados negativos también son útiles, la realización de tantos ensayos simultáneos de un mismo fármaco desvió recursos, siempre limitados, del ensayo de otros tratamientos que ahora sabemos que sí son eficaces.[3,4]
Si bien es imposible cuantificar los daños ocasionados por semejante debacle, está claro que apresurarse a creer en una cura milagrosa cuesta vidas.
References
[1] Gautret P et al. (2020) Hydroxychloroquine and azithromycin as a treatment of COVID-19: results of an open-label non-randomized clinical trial. Int J Antimicrob Agents 56:105949. doi: 10.1016/j.ijantimicag.2020.105949
[2] The RECOVERY Collaborative Group (2020) Effect of Hydroxychloroquine in Hospitalized Patients with Covid-19. N Engl J Med 383:2030–2040. doi: 10.1056/NEJMoa2022926
[3] Ledford H (2020) Chloroquine hype is derailing the search for coronavirus treatments. Nature 580:573.
[4] Águas R (2021) Potential health and economic impacts of dexamethasone treatment for patients with COVID-19. Nat. Commun 12:915. doi: 10.1038/s41467-021-21134-2
Resources
- Un repaso detallado del efecto placebo: Brown A (2011) ¿Sólo efecto placebo? Science in School 21:52–56
- Algunas actividades para realizar en el aula sobre la propagación de las enfermedades y las matemáticas de la escuela: Kucharski A, Wenham C, Conlan A, Eames K (2017) La dinámica de la enfermedad: entendiendo la propagación de las enfermedade. Science in School 40:52–56.
- Una visión general de las herramientas estadísticas que ofrece Eurostat para utilizar con los estudiantes: https://ec.europa.eu/eurostat/help/education-corner/teachers-and-students
- Un juego en torno a la propagación de las enfermedades, en el que los jugadores deben identificar y aislar a las personas infectadas: https://infektionsviden.aau.dk/en/infectiondetective/
- Información sobre cómo se evalúan los tratamientos médicos: Garner S, Thomas R (2010) La evaluación de los tratamientos médicos. Science in School 16:54–59.
